Angioplastía compleja del tronco principal y descendente anterior-diagonal con técnica de stent provisional y DK-CRUSH
Introducción
Frecuentemente, nos enfrentamos a pacientes que son llevados a angioplastia primaria en infarto agudo de miocardio que tienen enfermedad residual compleja que requiere revascularización.
En el contexto de enfermedad del tronco principal, en especial en pacientes jóvenes, la evidencia demuestra que la cirugía de revascularización miocárdica (CRM) es de elección cuando el score de SYNTAX indica alto riesgo.
Con frecuencia, y a pesar de esta situación, es necesario realizar intervencionismo coronario percutáneo (PCI) siendo mandatorio en personas jóvenes la optimización del resultado con imágenes con la finalidad de reducir la tasa de complicaciones.
_
Caso Clínico
Se trata de un paciente de sexo masculino de 49 años de edad, portador de hipertensión arterial y con antecedente de tabaquismo inactivo.
Ingresó al servicio de urgencias de un hospital regional sin servicio de hemodinamia con angina en reposo y supradesnivel del ST inferior. Recibió trombólisis sistémica con estreptokinasa 1 500 000 U con un tiempo tiempo-aguja de 30 minutos y descenso del ST mayor al 50 % con respecto al ECG de ingreso. Por persistencia de angina a pesar de analgesia y nitratos intravenosos se deriva a nuestro centro para angioplastia de rescate.
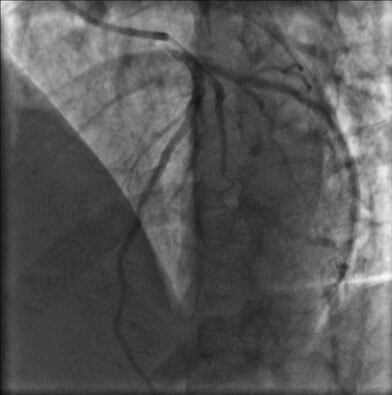
Vía radial izquierda, mediante introductor 6F, se realizó coronariografía que mostró estenosis del 95 % de la arteria coronaria derecha (CD) en el origen y tercio proximal, estenosis del 70% del segmento distal del tronco de la arteria coronaria izquierda (TCI), Medina 1,1,1, arteria descendente anterior (DA) con estenosis ostial del 90 % y lesiones difusas desde el segmento proximal hasta su tercio medio de hasta un 80% con compromiso de un ramo diagonal de buen calibre y gran desarrollo, con lesión obstructiva del ostium hasta su tercio medio del 90 %. Circunfleja (CX) de buen calibre y desarrollo con estenosis ostial del 40-50% y lesión distal extensa del 90 %. (Figura 1 a-c).
El SYNTAX score se calculó en 40 (alto riesgo) con un EUROSCORE II de 1.8 %.
En vista de la persistencia de los síntomas se interviene la arteria CD con implante directo de un stent liberador de fármacos (DES) de 3.5 x 28 mm a 16 atm con excelente resultado angiográfico, flujo TIMI 3 y resolución de los síntomas (Figura 2).
El SYNTAX residual del paciente fue de 36. Se discute el caso en junta cardioquirúrgica y se decide realizar intervención coronaria percutánea de las lesiones residuales.
La intervención coronaria percutánea se realizó mediante acceso radial izquierdo 7F, con guía de FFR y OCT.
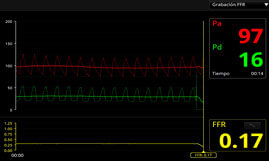
Se avanzó guía de presión a la circunfleja distal y se realizó medición basal, sin adenosina, con valor de Pd/Pa: 0.17.
Se predilató la lesión y se implantó stent liberador de fármacos (DES) de 2.5 x 28 mm a 16 atm, con excelente resultado angiográfico y FFR de 1.0. (Figura 3a y 3b)
Se deja la guía de FFR en la Cx para evaluar el resultado luego del tratamiento de la lesión del tronco principal.
En la descendente anterior y ramo diagonal, se decide realizar una técnica de DK CRUSH por tratarse de una bifurcación verdadera con enfermedad distal de la diagonal y angulación menor de 70 grados y en tronco técnica de stent provisional hacia la Circunfleja.
Se predilataron las lesiones de la descendente anterior, tronco y ramo diagonal con balones 3.0, 3.5 y 2.5 mm respectivamente. En el tercio medio de la descendente anterior se implantó un stent liberador de fármacos (DES) 3.0 x 38 mm a 16 atm, posteriormente se realizó el DK CRUSH con el ramo diagonal implantándose en el ramo diagonal un DES 2.5 x 24 mm a 16 atm, realizando crush con balón no complaciente (NC) de 3.5 mm, se realizó un primer kissing balloon con balones 2.5 y 3.5 NC a 12 atm. En el tronco-descendente anterior se implantó stent Xience Alpine™ (Abbott) 3.5 x 38 mm a 16 atm y se realizó POT en la descendente anterior proximal con balón 3.75 mm NC y en el tronco con balón de 4.0 mm NC ambos a 18 atm.
Se realizó OCT 3D con la finalidad de guiar el recruce de la guía hacia el ramo diagonal, el cual se realizó proximal y con kissing balloon final con balones 3.5 y 2.75 NC a 12 atm. (Figura 4)
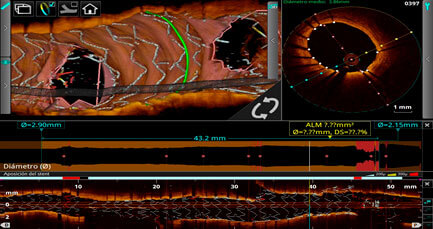
El OCT además permitió documentar malaposición en la descendente anterior media y tronco que se optimizó con postdilatación con balones NC de 3.5 y 4.5 mm respectivamente. (Figura 5)
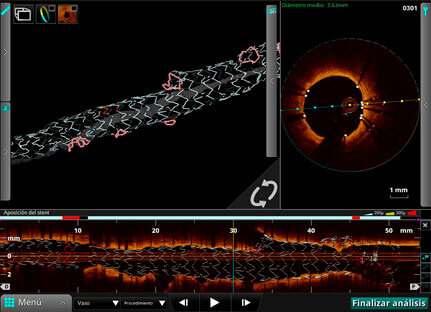
El resultado angiográfico no mostró estenosis residual y el OCT informó adecuada expansión y aposición de los stents y neocarina de la bifurcación, descendente anterior-diagonal, sin disección de los bordes. (Figuras 6y 7)
Finalmente se evaluó del ostium de la circunfleja con FFR obteniendo un valor promedio de 1.0 razón por la cual no se realizó kissing balloon final en el tronco-circunfleja.
El paciente tuvo una evolución satisfactoria y se egresó a las 48 horas del procedimiento.
_
Discusión
En el estudio SYNTAX I, el grupo de pacientes con enfermedad coronaria multivaso y score de alto riesgo tuvieron mejores resultados utilizando la cirugía como método de revascularización.
Dentro de las críticas de este estudio estuvieron la baja utilización de imágenes para guiar los procedimientos (4.8 %), el uso de stent de primera generación, además de baja tasa de éxito en la intervención de las oclusiones crónicas totales (53 %)(1).
El estudio SYNTAX II obtuvo resultados comparables entre CRM y PCI mediante la optimización de la intervención utilizando FFR y ultrasonido intracoronario (IVUS) que permitió diferir la angioplastia en un significativo número de casos, además de posibilitar un cambio de estrategia u optimización del resultado en el 30,2 % de los pacientes. Todo esto asociado a una tasa de éxito en obstrucciones totales crónicas de un 87 %. (2)
La utilización de una estrategia semejante al SYNTAX II mejora los resultados de la PCI. Cuando se comparan el SYNTAX I y II, se encuentra una menor tasa de MACCE en el grupo de PCI en el SYNTAX II (17.4 % vs 10.6 % p=0.006), sin diferencias en la tasa de mortalidad (2.9 % vs 2.0 % p=0.43). En el SYNTAX II también se demostró mejoría en la probabilidad de infarto (4.8 % vs 1.4 %, p=0.007), revascularización (13.7 % vs 8.2 % p=0.015) y trombosis definitiva de stent (2.7 % vs 0.7 % p=0.045), demostrando que una técnica óptima se asocia a mejores resultados.(2)
La estrategia de PCI diferida de lesiones no culpables, así como la utilización de IVUS/OCT y FFR está avalada en las guías con indicación IIA, nivel de evidencia B.(3)
En cuanto a la técnica de bifurcación a utilizar, ésta va a depender de la experiencia de cada operador, así como sus características anatómicas (angulación, volumen de placa en la carina, etc.) y el compromiso distal del ostium del ramo lateral. En este caso, se utilizó técnica de DKCRUSH debido a enfermedad distal del ramo diagonal y angulación menor de 70 grados. En estudios comparativos, esta técnica ha demostrado ser superior al culotte y a la técnica de stent provisional, con reducción de la trombosis de stent, TLR, TVF e infarto del vaso tratado, incluso hay evidencia de reducción de la mortalidad cardiovascular comparado con la técnica de culotte. (5,6,7)
En relación con el uso de FFR en bifurcaciones, los estudios del grupo de Koo y col. demostraron que no hay isquemia (FFR<0.8) si la estenosis del ramo lateral es menor del 75 %. En este caso el FFR no se modificó en la la arteria Cx luego del implante del stent en el tronco principal, haciendo innecesario el uso de kissing balloon. (8)
La utilización de una estrategia semejante al estudio SYNTAX II en anatomía de alto riesgo con dos bifurcaciones, usando FFR y OCT 3D (información fisiológica y anatómica), optimiza la técnica y por consiguiente el resultado del tratamiento de la bifurcación.
_
Conclusión
Los resultados de la angioplastia multivaso y de tronco no protegido son comparables a la CRM en todos los subgrupos, independiente del score de SYNTAX, siempre que se utilice una estrategia semejante a la usada en el SYNTAX II. Esto implica la utilización de imágenes, valoración de la fisiología coronaria mediante FFR o iFR, uso de stents de segunda generación y revascularización completa mediante la intervención de oclusiones crónicas cuando clínicamente esté implicado.
_
Figuras
Figura 1: Coronariografía a, b y c.
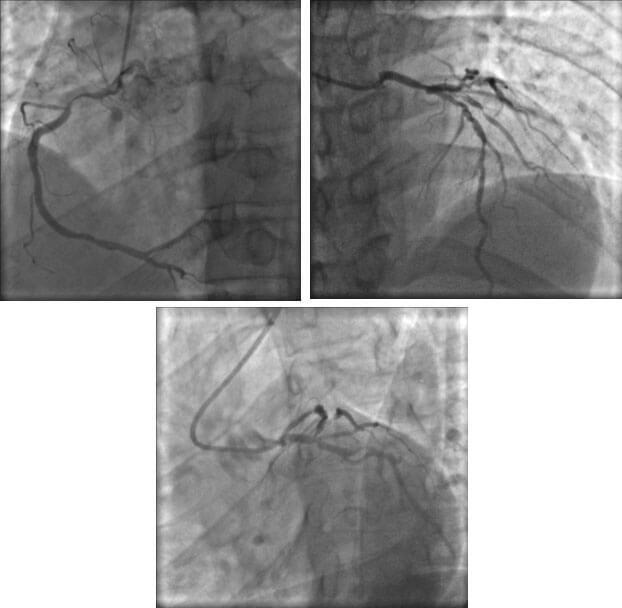
Figura 2: Angioplastia a arteria coronaria derecha
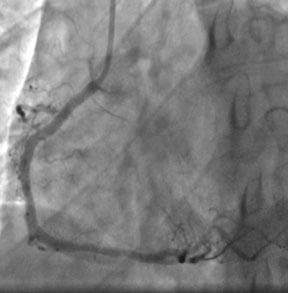
Figura 3. Valores de FFR pre y post angioplastia de arteria CX
PRE:
POST:
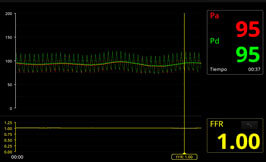
Figura 4: Recruce proximal hacia el ramo diagonal guiado por OCT 3D
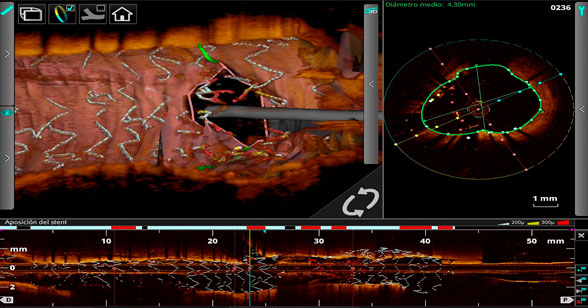
Figura 5: Mala posición en la descendente anterior media y tronco proximal
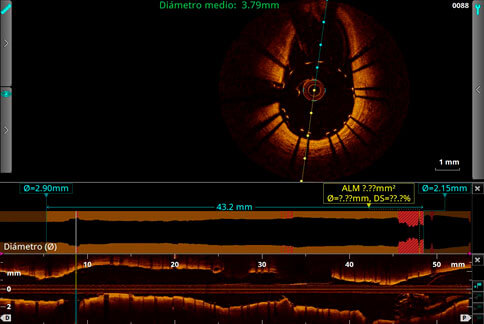
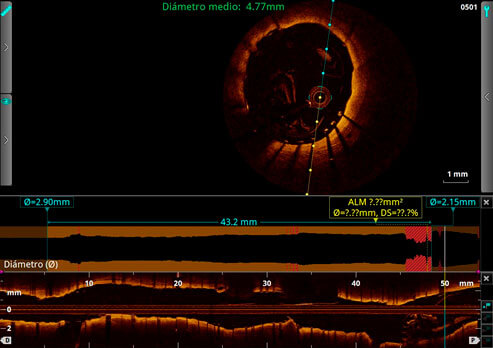
Figura 6 a y b: Resultado angiográfico final en AP craneal y OAI craneal
Fgura 7: Conformación en OCT 3 D de los stents, con visualización de la bifurcación del tronco distal y la descendente anterior-diagonal
_
Dr. Luis A. Gutiérrez Jaikel
Servicio de Hemodinamia del Hospital México, San José, Costa Rica
Dr. Jorge A. Chavarría Viquez
Servicio de Hemodinamia del Hospital México, San José, Costa Rica
_
Bibliografía
- Mohr FW, Morice MC, Kappetein PA, Feldman TE, Ståhle E, Mack MJ,et al. Coronary artery bypass graft surgery versus percutaneous coronary intervention in patients with three vessel disease and left main coronary disease: five-year follow-up of the randomised, clinical SYNTAX Trial, Lancet , 2013, 381 (pg. 629-38)
- J Escaned, C Collet, N Ryan, et al. Clinical Outcomes of State-of-the-Art Percutaneous Coronary Revascularization in Patients With De Novo Three Vessel Disease: 1-Year Results of the SYNTAX II Study. Eur Heart J 2017 Aug 26;[EPub Ahead of Print]
- Windecker S, Kolh P, Alfonso F, Collet JP, Cremer J, Falk V, Filippatos G, Hamm C, Head SJ, Juni P, Kappetein AP, Kastrati A, Knuuti J, Landmesser U, Laufer G, Neumann FJ, Richter DJ, Schauerte P, Sousa Uva M, Stefanini GG, Taggart DP, Torracca L, Valgimigli M, Wijns W, Witkowski A. 2014 ESC/EACTS guidelines on myocardial revascularization. EuroIntervention 2015;10:1024–1094.
- Gershlick AH, Khan JN, Kelly DJ, Greenwood JP, Sasikaran T, Curzen N, Blackman DJ, Dalby M, Fairbrother KL, Banya W, Wang D, Flather M, Hetherington SL, Kelion AD, Talwar S, Gunning M, Hall R, Swanton H, McCann GP. Randomized trial of complete versus lesion‐only revascularization in patients undergoing primary percutaneous coronary intervention for STEMI and multivessel disease: the CvLPRIT trial. J Am Coll Cardiol. 2015;65:963–972.
- Chen SL, Santoso T, Zhang JJ, et al. A randomized clinical study comparing double kissing crush with provisional stenting for treat- ment of coronary bifurcation lesions: results from the DKCRUSH-II (Double Kissing Crush versus Provisional Stenting Technique for Treatment of Coronary Bifurcation Lesions) trial. J Am Coll Cardiol.2011;57:914–20.
- Chen SL, Zhang JJ, Han Y, et al. Double Kissing Crush Versus Provisional Stenting for Left Main Distal Bifurcation Lesions DKCRUSH-V Randomized Trial. J Am Coll Cardiol. 2017 Nov 28;70(21):2605-2617.
- Chen SL, Santoso T, Zhang JJ. et al. Clinical Outcome of Double Kissing Crush Versus Provisional Stenting of Coronary Artery Bifurcation Lesions. The 5-Year Follow-Up Results From a Randomized and Multicenter DKCRUSH-II Study (Randomized Study on Double Kissing Crush Technique Versus Provisional Stenting Technique for Coronary Artery Bifurcation Lesions). Circ Cardiovasc Int. Feb 2017, vol 10 (2).
- Koo BK, Kang HJ, Youn TJ, et al. Physiologic assessment of jailed side branch lesions using frac- tional flow reserve. J Am Coll Cardiol 2005;46:633–7.




