Nuevos inhibidores de los receptores P2Y12 en síndromes coronarios agudos
Durante la formación del trombo, el adenosín bifosfato (ADP) juega un rol clave al promover la agregación y activación plaquetaria.
Para actuar, el ADP interactúa con dos receptores de membrana acoplados a proteínas G: P2Y1 y P2Y12. Mientras P2Y1 inicia una agregación plaquetaria débil, P2Y12 resulta en una agregación más lenta, pero progresiva. Los inhibidores de P2Y12, por lo tanto, producen una marcada disminución en la agregación, al evitar la unión de ADP con su receptor de membrana plaquetario.
Clopidogrel
Hace algunos años ya, el estudio CURE (1) demostró que adicionar una tienopiridina (Clopidogrel) a aspirina en pacientes con sindrome coronario agudo (SCA) sin supradesnivel del segmento ST, reduce los eventos cardiovasculares mayores (MACE) en aproximadamente un 20%. Estudios posteriores confirmaron estos hallazgos, con lo cual la estrategia de terapia anti-plaquetaria dual se ha transformado en el cuidado estándar para aquellos pacientes que sufren un SCA, en particular cuando son sometidos a una angioplastía coronaria. Sin embargo, aún con esta terapia 5 a 10% de los pacientes con SCA van a sufrir un nuevo evento dentro del primer mes luego del evento inicial. Clopidogrel es ingerido como una pro-droga que requiere dos pasos metabólicos lo que resulta en que de la dosis administrada, no más del 15% es finalmente metabolizado a su forma activa. Esto conlleva una serie de limitaciones en el uso de esta droga, siendo las más importantes:
- Su efecto anti-plaquetario es retardado debido a la necesidad de conversión a metabolito activo (dosis de carga de 600 mg alcanza un plateau de inhibición a las 2-6 hrs, mientras que dosis de 75 mg diarias tarda hasta 5 días).
- La inhibición de la agregación plaquetaria alcanza un 40-60% con la dosis de mantención de 75 mg diarios.
- Existe una variabilidad inter-individual muy significativa, debida principalmente a variaciones en los pasos metabólicos que llevan a la molécula activa.
- Hasta un tercio de los pacientes no presenta inhibición de la función plaquetaria dependiente de ADP, lo cual se ha denominado resistencia a Clopidogrel.
- La inhibición irreversible a su receptor determina que su efecto se mantenga durante la vida media de las plaquetas, lo cual puede ser un problema para los pacientes en que se planifica cirugía de revascularización.
Todo lo anterior ha promovido la búsqueda de nuevas moléculas que puedan sobrellevar estas limitaciones; algunas actúan sobre el mismo receptor P2Y12, mientras que otras sobre otros receptores plaquetarios, como PAR-1.
Nuevos inhibidores de P2Y12
Prasugrel
Prasugrel es una tienopiridina de nueva generación que se encuentra aprobada para uso en pacientes con angina inestable o infarto miocárdico que son sometidos a angioplastía coronaria (2). Al igual que Clopidogrel se une de manera irreversible a P2Y12, pero se diferencia de éste en que para la obtención de su metabolito activo se requiere sólo de un paso metabólico. Esto determina que Prasugrel sea más potente y actúe más rápidamente que Clopidogrel (la inhibición de agregación plaquetaria alcanza 75 a 85% y se logra 2 a 4 hrs luego de una dosis de carga), y al tener menos pasos metabólicos, presenta menos variabilidad inter-individual y menos dependencia de mutaciones en el complejo citocromo P450 o ABCB1. Además, sus características farmacocinéticas determinan una mucho menor variabilidad inter-individual y una muy baja prevalencia de sujetos con resistencia a Prasugrel.
El estudio TRITON TIMI 38 (3) fue el estudio cardinal que probó esta droga en pacientes con SCA. Este estudio evaluó 13.608 pacientes con SCA que requerían una angioplastía coronaria, comparando Prasugrel (dosis de carga 60 mg y mantención 10 mg diarios) vs. Clopidogrel (carga 300 mg y mantención 75 mg diarios) por 6 a 15 meses. Prasugrel se asoció con menos eventos isquémicos (HR 0,81 [0,73-0,90], p<0,001), a expensas de un aumento de sangrados mayores y fatales (HR 1,32 [1,03-1,68], p=0,03) (Figura 1). De forma interesante, el análisis por sub-grupos mostró que Prasugrel fue especialmente beneficioso en pacientes diabéticos, con infarto con supradesnivel del segmento ST y eventos cardiovasculares recurrentes. Por el contrario, pacientes con accidente cerebrovascular previo, mayores de 75 años o con peso menor a 60 kg presentaron mayor tasa de sangrados, lo que ha llevado a la recomendación de contraindicar su uso en los primeros y disminuir la dosis de mantención a la mitad en los pacientes mayores o con bajo peso. Adicionalmente, en TRITON aquellos pacientes portadores de mutaciones con pérdida de función de citocromo CYP2C19 presentaron mayor MACE al ser tratados con Clopidogrel comparado con Prasugrel.
El estudio ACCOAST (4) mostró que, en pacientes con SCA, Prasugrel puede ser administrado con seguridad y con menos riesgo de sangrado una vez conocida la anatomía coronaria, lo cual puede ser una ventaja respecto a la estrategia habitual de pre cargar con Clopidogrel a estos pacientes al ingresar con SCA (aunque esta estrategia en si misma es debatible en la actualidad).
Sin embargo, Prasugrel no resuelve el problema de la unión irreversible a P2Y12, de modo que su efecto persiste por toda la vida plaquetaria , al igual que Clopidogrel. Del mismo modo, en pacientes con SCA manejados médicamente, Prasugrel no mostró mejores resultados que Clopidogrel (5).
Ticagrelor
Ticagrelor es una ciclopentil-triazolo-pirimidina que produce un antagonismo no-competitivo, reversible, de P2Y12, produciendo un cambio conformacional en este receptor que lo hace incapaz de gatillar una respuesta intracelular. Se encuentra aprobado en combinación con aspirina para reducir la tasa de eventos trombóticos en pacientes con SCA.
Dado que la molécula ingerida es activa y no requiere ser biotransformada, se logra una efecto más rápido y más potente que con los otros inhibidores de P2Y12 descriptos, alcanzando un 80% de inhibición de la agregación plaquetaria a las 2 hr luego de su ingesta. Al ser reversible, su efecto disminuye más rápidamente que con Clopidogrel o Prasugrel, aunque aún persiste un 20% de inhibición plaquetaria 3 días luego de su suspensión, lo cual es el equivalente a lo que ocurre 5 días luego de suspender Clopidogrel.
PLATO (6) fue un estudio aleatorizado que comparó Ticagrelor (dosis de carga 180 mg y mantención 90 mg dos veces al día) vs. Clopidogrel (dosis de carga 300-600 mg y mantención 75 mg diarios) en 18.624 pacientes con SCA con y sin supradesnivel del segmento ST, de los cuales dos tercios recibieron angioplastía coronaria. Luego de 12 meses, el desenlace primario de muerte vascular, infarto miocárdico o stroke fue significativamente menor en el grupo que recibió Ticagrelor vs. Clopidogrel (Figura 2), a expensas de una mayor tasa de sangrado mayor no relacionado a cirugía de revascularización.
Al ser más potente y tener un efecto más rápido y corto, Ticagrelor cumple varias de las limitaciones que presenta Clopidogrel. Sin embargo, probablemente debido a su efecto estimulador de adenosina, hasta 18% de los pacientes puede experimentar disnea y 2% bradicardia. Además, debe ser indicado con dos tomas diarias. Todo esto se puede traducir en altas tasas de discontinuación de medicamento, como el 32% observado en el estudio PEGASUS (7). Finalmente, se debe tener especial precaución en pacientes con filtración glomerular <30 ml/hr/1,73m2 y con historia de enfermedad hepática, grupos donde ha mostrado una significativa mayor tasa de sangrado.
Cangrelor
Cangrelor en un inhibidor de P2Y12 intravenoso que tiene una vida media corta (3 a 6 minutos), lo cual determina un inicio y fin de su acción muy rápidos. Los estudios CHAMPION (8) y CHAMPION PLATFORM (9) compararon Cangrelor con Clopidogrel 600 mg en pacientes con SCA que fueron sometidos a angioplastía coronaria. En suma, Cangrelor no fue superior a Clopidogrel en el desenlace primario (muerte, infarto o revascularización guiada por isquemia en 48 hrs). CHAMPION PHOENIX (10) testeó Cangrelor en pacientes sometidos a angioplastía coronaria que no habían recibido otro inhibidor de P2Y12 la semana previa al procedimiento, demostrando un reducción significativa de trombosis del stent e infarto miocárdico al compararlo con Clopidogrel 300 o 600 mg, sin presentar aumento en los sangrados severos.
La indicación actual de Cangrelor se encuentra restringida para pacientes sometidos a angioplastía coronaria que no han recibido previamente un inhibidor de P2Y12 y no se les va a administrar un inhibidor de IIb/IIIa. Sin embargo, esta droga podría ser de utilidad como “puente” en pacientes que requieran cirugía precozmente luego de una angioplastía coronaria o SCA.
Duración y elección de inhibidores de P2Y12 luego de implante de stents en pacientes con SCA
Las guías actuales recomiendan que en pacientes con SCA la terapia con inhibidores P2Y12 (Clopidogrel, Ticagrelor o Prasugrel) se prolongue por al menos 12 meses, independiente del tipo de stent implantado (11). Una duración similar se sugiere para pacientes sometidos a cirugía de revascularización de urgencia o terapia fibrinolítica. Estas guías también sugieren que en pacientes sometidos a una angioplastía con stent en el contexto de SCA es razonable privilegiar el uso de Ticagrelor o Prasugrel (paciente sin historia de accidente cerebrovascular previo, < 75 años y peso > 60 kg) por sobre Clopidogrel como terapia de mantención (Figura 3). Finalmente, basados en los hallazgos de los estudios DAPT (12) y PEGASUS (7), hoy se considera factible el extender la terapia anti-plaquetaria dual por más de 12 meses si el paciente no presenta alto riesgo de sangrado. Nuevos sistemas de puntuación , tales como el “DAPT score”, pueden ser útiles a la hora de tomar decisiones respecto de un caso concreto.
Conclusiones
El desarrollo de nuevos inhibidores de P2Y12 ha expandido las alternativas terapéuticas con las que los intervencionistas contamos para enfrentar a los pacientes que sufren un SCA. Para una elección correcta es fundamental un entendimiento profundo de las características de cada droga, así como de las indicaciones que poseen (Tabla 1). En el momento actual no existe una droga que “sirva para todos”, sino más bien la elección debe estar basada en un análisis crítico de las características clínicas del paciente en particular, las cuales incluyen el riesgo de una complicación trombótica, de sangrado, su adherencia, la magnitud de la enfermedad coronaria y el resultado de la angioplastía, entre otras. El uso correcto de estas nuevas drogas se reflejará así en un beneficio para nuestros pacientes.
Figuras
Figura 1. Puntos finales de seguridad y eficacia de TRITON TIMI 38
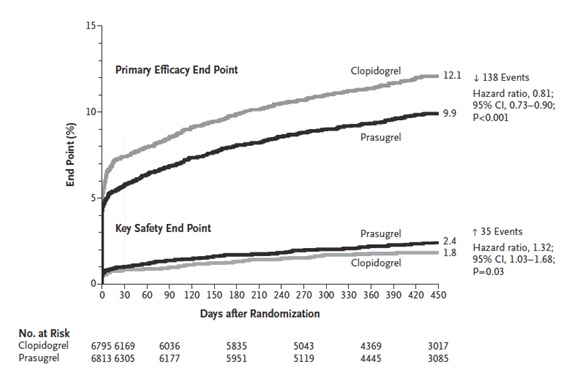
Stephen D. Wiviott, M.D., Eugene Braunwald, M.D. Prasugrel versus Clopidogrel in Patients with Acute Coronary Syndromes (TRITON TIMI 38 trial). N Engl J Med 2007; 357:2001-2015
Figura 2. Incidencia del punto final primario (muerte, infarto y ACV) de PLATO
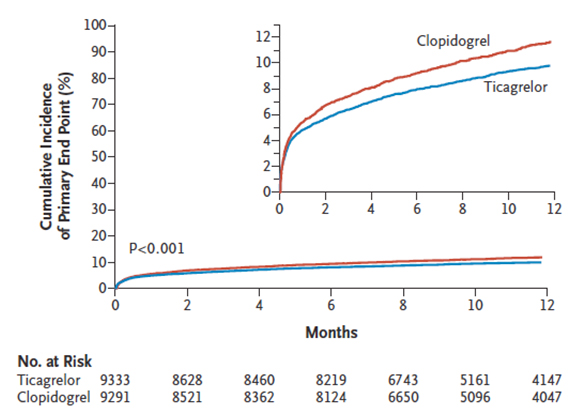
Lars Wallentin, M.D., Ph.D., Richard C. Becker, M.D. Ticagrelor versus Clopidogrel in Patients with Acute Coronary Syndromes (PLATO trial). N Engl J Med 2009; 361:1045-1057
Figura 3. Algoritmo básico para orientar la elección de inhibidor de P2Y12
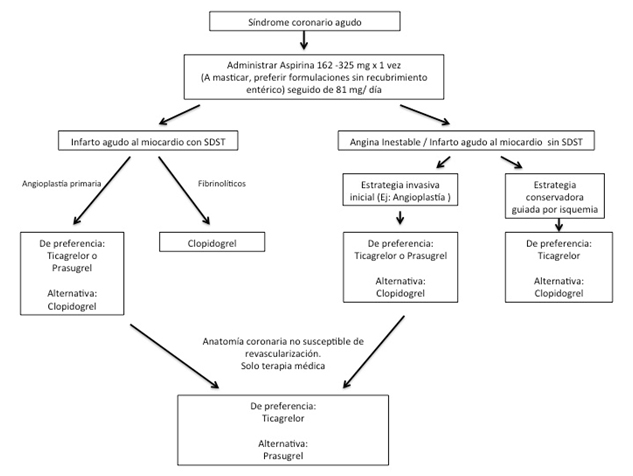
Adaptado de Research Reports in Clinical Cardiology 2015;6:123-143
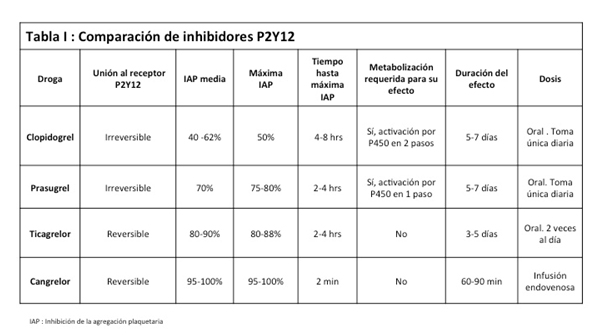
Adaptado de Research Reports in Clinical Cardiology 2015;6:123-143
Referencias
1- Salim Yusuf, D.Phil., MD. Effects of Clopidogrel in Addition to Aspirin in Patients with Acute Coronary Syndromes without ST-Segment Elevation. N Engl J Med 2001; 345:494-502
2- Stephen D. Wiviott ,M.D. Prasugrel. Circulation 2010;122: 394-403
3- Stephen D. Wiviott, M.D., Eugene Braunwald, M.D. Prasugrel versus Clopidogrel in Patients with Acute Coronary Syndromes. N Engl J Med 2007; 357:2001-2015
4- Gilles Montalescot, M.D., Ph.D., Leonardo Bolognese, M.D .Pretreatment with Prasugrel in Non–ST-Segment Elevation Acute Coronary Syndromes. N Engl J Med 2013; 369:999-1010
5- Matthew T. Roe, M.D., Paul W. Armstrong, M.D .Prasugrel versus Clopidogrel for Acute Coronary Syndromes without Revascularization. N Engl J Med 2012; 367:1297-1309
6- Lars Wallentin, M.D., Richard C. Becker, M.D. Ticagrelor versus Clopidogrel in Patients with Acute Coronary Syndromes. N Engl J Med 2009; 361:1045-1057
7- Marc P. Bonaca, M.D., M.P.H., Deepak L. Bhatt, M.D. Long-Term Use of Ticagrelor in Patients with Prior Myocardial Infarction. N Engl J Med 2015; 372:1791-1800
8- Harrington RA, Stone GW. Platelet inhibition with cangrelor in patients undergoing PCI.N Engl J Med 2009; 361:2318-29
9- Deepak L. Bhatt, M.D., M.P.H. Intravenous platelet blockade with cangrelor during PCI. N Eng J Med 2009 ;361(24):2330-41
10- Deepak L. Bhatt, M.D., M.P.H., Gregg W. Stone, M.D. Effect of Platelet Inhibition with Cangrelor during PCI on Ischemic Events. N Engl J Med 2013; 368:1303-1313
11- Glenn N. Levine, MD, Eric R. Bates, MD. 2016 ACC/AHA Guideline Focused Update on Duration of Dual Antiplatelet Therapy in Patients With Coronary Artery Disease. J Am Coll Cardiol. 2016 (Epub Ahead of print)
12- Laura Mauri, M.D., Dean J. Kereiakes, M.D . Twelve or 30 Months of Dual Antiplatelet Therapy after Drug-Eluting Stents N Engl J Med 2014; 371:2155-2166


