Novos inibidores dos receptores P2Y12 nas síndromes coronarianas agudas
Durante a formação do trombo, a adenosina difosfato (ADP) joga um rol muito importante promovendo a agregação e ativação plaquetária.
Para atuar, o ADP relaciona-se com dois receptores de membrana ligados as proteínas G: P2Y1 e P2Y12. Entanto que P2Y1 começa uma agregação plaquetária débil, P2Y12 gera uma agregação mais divagar, embora progressiva e constante. Os inibidores da P2Y12, portanto produzem uma diminuição importante na agregação plaquetária, ao evitar a ligação de ADP com seu receptor de membrana plaquetária.
Clopidogrel
Há tempo atrás, o estudo CURE (1) demonstrou que acrescentar uma tienopiridina (Clopidogrel) à aspirina nos pacientes com síndrome coronariana aguda sem elevação do segmento ST (SCASEST), diminui a taxa de eventos cardiovasculares maiores (MACE) em 20%. Estudos posteriores confirmaram esses desfechos, pelo que a estratégia de terapia antiplaquetária dupla tem sido transformada na terapia padrão nos pacientes com SCASEST, principalmente naqueles doentes submetidos à angioplastia coronária. No entanto, ainda com esta terapia 5% a 10% dos pacientes com SCA vão apresentar um novo evento no primeiro mês após o evento inicial. Clopidogrel é ingerido como pro-drogra e precisa dois passos metabólicos para sua ativação, resultando que da dose administrada, só 15% é finalmente metabolizado para sua forma ativa. Portanto, existem alguns limitantes no uso de Clopidogrel, sendo os mais importantes:
- O efeito antiplaquetário é retrasado pela necessidade da transformação para metabolito ativo (uma dose de carga de 600 mg atinge a fase de plateau da inibição às 2-6 hs, enquanto que uma dose diária de 75 mg precisa de 5 dias para atingir o plateau.)
- A inibição da agregação plaquetária alcança um 40-60% com a dose de manutenção de 75 mg dia.
- Existe uma variabilidade inter-individual muito importante, devido principalmente às variações nos passos metabólicos que precisa a molécula para sua ativação.
- Até um terço dos pacientes não apresenta inibição da função plaquetária dependente do ADP, o que tem sido nomeado resistência ao Clopidogrel.
- A inibição irreversível do seu receptor determina que seus efeitos continuem durante a vida média das plaquetas, o que pode ser um problema naqueles pacientes nos que se planeja cirurgia de revascularização miocárdica.
Tudo isso fez procurar novas moléculas que possam superar essas limitações, moléculas que atuam no mesmo receptor P2Y12, e outras moléculas que atingem outros receptores plaquetários como o recepto PAR-1.
Novos inibidores da P2Y12
Prasugrel
Prasugrel é uma tienopiridina de nova geração aprovada para uso em pacientes com angina instável ou infarto agudo de miocárdio, submetidos à angioplastia coronária (2). Mesmo que o Clopidogrel, o Prasugrel se liga de forma irreversível à P2Y12, porém o Prasugrel precisa somente de um passo metabólico para a obtenção do metabolito ativo. Isso determina que o Prasugrel seja mais potente e atua mais rapidamente quando comparado com Clopidogrel (a inibição da agregação plaquetária atinge 75 a 85%, e se consegue 2 a 4 hs após a doses de carga). Devido a que tem menos passos metabólicos apresenta menos variabilidade inter-individual e menos dependência de mutações no complexo citocromo P450 ou ABCB1. Além disso, as características farmacocinéticas determinam menor variabilidade inter-individual e uma muito baixa prevalência de pessoas com resistência ao Prasugrel.
O estudo TRITON TIMI 38 (3) foi o estudo cardinal que testou o Prasugrel em pacientes com SCA. Este estudo avaliou 13608 pacientes com SCA submetidos à angioplastia coronária, comparando Prasugrel (doses de carga de 60 mg e manutenção de 10 mg dia) versus Clopidogrel (doses de carga de 300 mg e manutenção de 75 mg dia) por 6 a 15 meses. O Prasugrel se associou a menor taxa de eventos isquêmicos (HR 0,81 [0,73-0,90], p < 0,001), porém à custa de aumento do sangramento maior e fatal (HR 1,32 [1,03 – 1,68], p = 0,03) (Figura 1). Muito interessante foi a analise por grupos onde foi observado que o Prasugrel teve um especial benefício nos pacientes diabéticos, com infarto com supradesnivelamento do segmento ST e eventos cardiovasculares recorrentes. Pelo contrário, nos pacientes com acidente vascular cerebral (AVC) prévio, idosos maiores de 75 anos ou pacientes com peso menor do que 60 kg apresentaram maior taxa de sangramento, o que tem levado à recomendação de contra-indiciar o uso de Prasugrel naqueles pacientes com AVC prévio e diminuir à metade da doses nos maiores de 75 anos e naqueles com peso menor de 60 kg. Mais ainda, no estudo TRITON os pacientes portadores de mutações com perda da função do citocromo CYP2C19 tratados com Clopidogrel apresentaram maior taxa de MACE quando comparado com Prasugrel.
O estudo ACCOAST (4) demonstrou que nos pacientes com SCA, o Prasugrel pode ser administrado com seguridade e com menor risco de sangramento logo após o conhecimento da anatomia coronariana. Isto pode ser uma vantagem em relação à estratégia habitual de fazer uma carga com Clopidogrel nestes pacientes no ingresso com SCA (embora esta estratégia esteja em debate na atualidade). Porém, o Prasugrel não resolve o problema da ligação irreversível à P2Y12, pelo que seu efeito persiste durante a vida toda da plaqueta, do mesmo jeito do que acontece com o Clopidogrel (5).
Ticagrelor
O Ticagrelor é uma ciclopentil-triazolo-pirimida que produz antagonismo não competitivo e reversível da P2Y12, gerando mudança na conformação neste receptor o que faz incapaz de gerar uma resposta intracelular. O Ticagrelor foi aprovado em combinação com aspirina para reduzir a taxa de eventos trombóticos nos pacientes com SCA.
Devido que a molécula ingerida já é ativa e não precisa se transformar, o Ticagrelor apresenta um efeito mais rápido e mais potente do que os outros inibidores da P2Y12 descritos, atingindo um 80% da inibição da agregação plaquetária às 2 hs logo após da sua ingestão. Por causa de ser reversível, o efeito diminui mais rapidamente do que com Clopidogrel ou Prasugrel, embora esteja presente uma inibição plaquetária de 20% aos 3 dias após a suspensão, que equivale ao que acontece 5 dias após a suspensão do Clopidogrel.
O PLATO (6) foi um estudo aleatorizado que comparou o Ticagrelor (doses de carga de 180 mg e manutenção de 90 mg duas vezes por dia) versus Clopidogrel (doses de carga de 300 – 600 mg e manutenção de 75 mg dia) em 18624 pacientes com SCA com e sem supra desnivelamento do segmento ST, dos quais dois terços receberam angioplastia coronária. Aos 12 meses de seguimento, o desfecho primário de morte vascular, infarto agudo de miocárdio ou AVC foi significativamente menor no grupo Ticagrelor quando comparado com Clopidogrel (9,8% X 11,7%, p< 0,001) (Figura 2), à custa de maior taxa de sangramento maior não relacionada à cirurgia de revascularização miocárdica.
Sendo esta molécula mais potente e com um efeito mais rápido e curto, o Ticagrelor resolve parte das limitações que apresenta o Clopidogrel. Porém, provavelmente devido a seu efeito estimulante da adenosina, ate 18% dos pacientes pode experimentar dispnéia e 2% bradicardia. Além disso, o Prasugrel tem que se indicar duas vezes por dia. Contudo, pode se traduzir em altas taxas de descontinuação da medicação, como o 32% observado no estudo PEGASUS (7). Finalmente, se deve ter especial precaução nos pacientes com insuficiência renal (filtração glomerular < 30 ml/h x 1,73 m2) e naqueles pacientes com doença hepática, os grupos que têm demonstrado uma maior taxa de sangramento.
Cangrelor
O Cangrelor é um inibidor da P2Y12 intravenoso que tem uma curta vida média (3 a 6 minutos) o que determina um início e final da sua ação muito rápida. Os estudos CHAMPION (8) e CHAMPION PLATFORM (9) compararam o Cangrelor com Clopidogrel 600 mg nos pacientes com SCA submetidos à angioplastia coronária. O Cangrelor não foi superior ao Clopidogrel em relação ao desfecho primário de morte, infarto ou revascularização guiada pela isquemia em 48 hs. CHAMPION PHOENIX (10) testou Cangrelor em pacientes submetidos à angioplastia coronária que não tinham recebido outro inibidor da P2Y12 na semana prévia ao procedimento, demonstrando uma redução significativa da trombose do stent e do infarto de miocárdio quando comparado com Clopidogrel 300 ou 600 mg, sem apresentar aumento nos sangramentos severos.
A indicação atual de Cangrelor encontra-se restringida para pacientes submetidos a angioplastia coronária que não tinham recebido previamente um inibidor da P2Y12 e que não vão receber inibidores da GP IIbIIIa. No entanto, o Cangrelor poderia ser de utilidade como “ponte” nos pacientes que precisam cirurgia de revascularização miocárdica precoce logo de uma angioplastia coronária ou SCA.
Duração e eleição de inibidores da P2Y12 logo do implante de stents nos pacientes com SCA
As guias atuais recomendam que nos pacientes com SCA a terapia com inibidores P2Y12 (Clopidogrel, Prasugrel ou Ticagrelor) continue pelo menos ate 12 meses, independente do stent implantado (11). Duração similar é sugerida para os pacientes submetidos a cirurgia de revascularização miocárdica de urgência ou terapia fibrinolítica. As guias sugerem também que nos pacientes submetidos à angioplastia coronária com stent no contexto de SCA é razoável escolher o Ticagrelor ou Prasugrel sobre o Clopidogrel como terapia de manutenção (em pacientes sem história de AVC prévio, ≤ 75 anos e peso ≥ 60 kg) (Figura 3). Finalmente, e baseados nos achados dos estudos DAPT (12) e PEGASUS (7), atualmente considera-se factível estender a terapia antiplaquetária dupla por mais de 12 meses se o paciente não tem alto risco de sangramento. Novos sistemas de estratificação como o DAPT score podem ser úteis na hora de tomar decisões num caso particular
Conclusões
O desarrolho de novos inibidores da P2Y12 tem expandido as alternativas terapêuticas que os intervencionistas possuem para o tratamento dos pacientes com SCA. Para uma correta eleição é muito importante a compreensão profunda das características de cada droga, como assim também as indicações que tem cada uma delas (Tabela 1). Na atualidade não existe uma droga que seja “ótima para todos”, pelo que a eleição deve estar baseada na análise critica das características clinicas de cada paciente em particular, as quais incluem o risco de sangramento, de complicação trombótica, a aderência ao tratamento, a magnitude da doença coronária e o resultado da angioplastia, entre outras. O uso correto destas novas drogas vai refletir num benefício para os nossos pacientes.
Conflito de interesse: Nenhum.
FIGURAS
Figura 1. Desfechos do estudo TRITON TIMI 38.
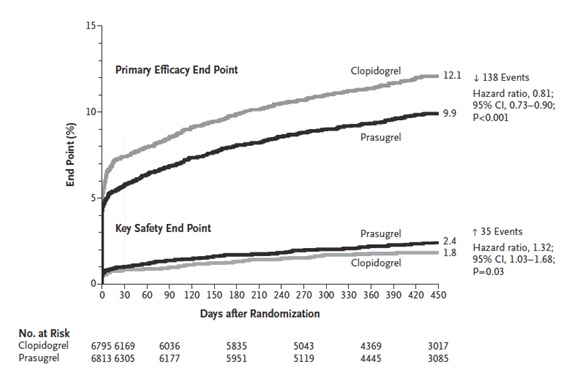
Stephen D. Wiviott, M.D., Eugene Braunwald, M.D. Prasugrel versus Clopidogrel in Patients with Acute Coronary Syndromes (TRITON TIMI 38 trial). N Engl J Med 2007; 357:2001-2015
Figura 2. Desfechos do estudo PLATO
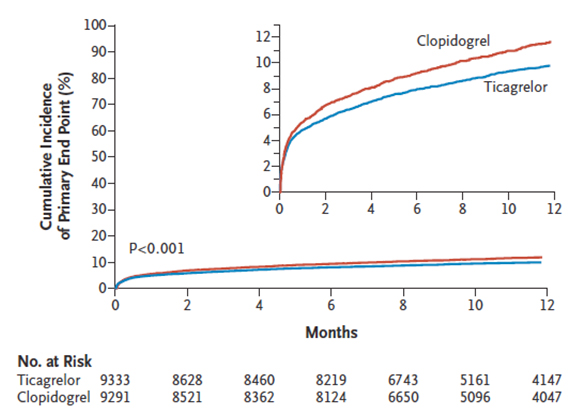
Lars Wallentin, M.D., Ph.D., Richard C. Becker, M.D. Ticagrelor versus Clopidogrel in Patients with Acute Coronary Syndromes (PLATO trial). N Engl J Med 2009; 361:1045-1057
Figura 3. Algoritmo básico para sugerir a eleição do inibidor P2Y12.
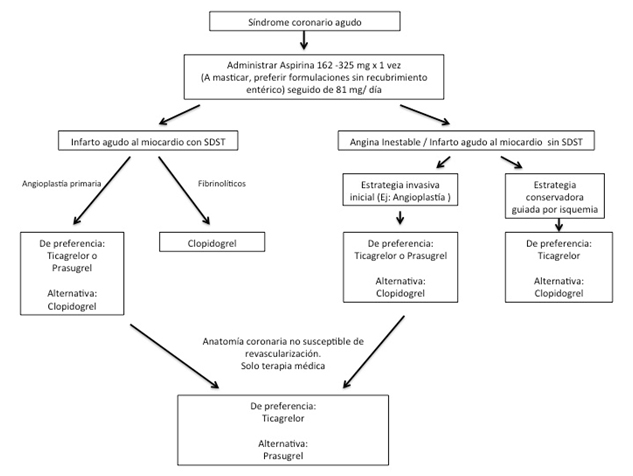
Adaptado de Research Reports in Clinical Cardiology 2015;6:123-143.
Tabela 1. Comparação dos inibidores P2Y12
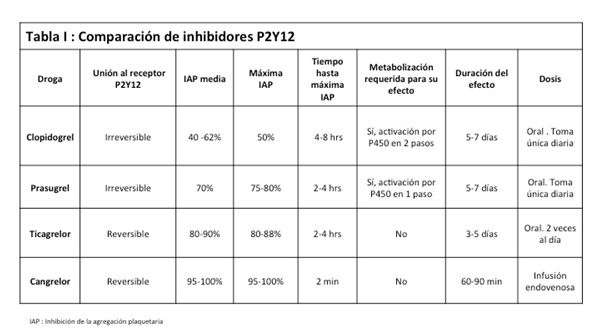
Adaptado de Research Reports in Clinical Cardiology 2015;6:123-143
Referências
1- S.Yusuf, D.Phil., MD. Effects of Clopidogrel in Addition to Aspirin in Patients with Acute Coronary Syndromes without ST-Segment Elevation. N Engl J Med 2001; 345:494-502
2- Stephen D. Wiviott ,M.D. Prasugrel. Circulation 2010;122: 394-403
3- Stephen D. Wiviott, M.D., Eugene Braunwald, M.D. Prasugrel versus Clopidogrel in Patients with Acute Coronary Syndromes. N Engl J Med 2007; 357:2001-2015
4- Gilles Montalescot, M.D., Ph.D., Leonardo Bolognese, M.D .Pretreatment with Prasugrel in Non–ST-Segment Elevation Acute Coronary Syndromes. N Engl J Med 2013; 369:999-1010
5- Matthew T. Roe, M.D., Paul W. Armstrong, M.D .Prasugrel versus Clopidogrel for Acute Coronary Syndromes without Revascularization. N Engl J Med 2012; 367:1297-1309
6- Lars Wallentin, M.D., Richard C. Becker, M.D. Ticagrelor versus Clopidogrel in Patients with Acute Coronary Syndromes. N Engl J Med 2009; 361:1045-1057
7- Marc P. Bonaca, M.D., M.P.H., Deepak L. Bhatt, M.D. Long-Term Use of Ticagrelor in Patients with Prior Myocardial Infarction. N Engl J Med 2015; 372:1791-1800
8- Harrington RA, Stone GW. Platelet inhibition with cangrelor in patients undergoing PCI.N Engl J Med 2009; 361:2318-29
9- Deepak L. Bhatt, M.D., M.P.H. Intravenous platelet blockade with cangrelor during PCI. N Eng J Med 2009 ;361(24):2330-41
10- Deepak L. Bhatt, M.D., M.P.H., Gregg W. Stone, M.D. Effect of Platelet Inhibition with Cangrelor during PCI on Ischemic Events. N Engl J Med 2013; 368:1303-1313
11- Glenn N. Levine, MD, Eric R. Bates, MD. 2016 ACC/AHA Guideline Focused Update on Duration of Dual Antiplatelet Therapy in Patients With Coronary Artery Disease. J Am Coll Cardiol. 2016 (Epub Ahead of print)
12- Laura Mauri, M.D., Dean J. Kereiakes, M.D . Twelve or 30 Months of Dual Antiplatelet Therapy after Drug-Eluting Stents N Engl J Med 2014; 371:2155-2166


