Boletín Educativo Nro. 120

Introducción
Desde la realización del primer implante de válvula aórtica transcatéter (transcatheter aortic valve implantation - TAVI) en humanos, llevado a cabo en el Hospital Universitario de Rouen por Alain Cribier y sus colaboradores(1) en el 2002, el uso de esta técnica ha crecido de forma sostenida. Actualmente, el TAVI es ampliamente reconocido como uno de los avances más significativos en la cardiología moderna de las últimas dos décadas.
Hoy en día, el TAVI se posiciona como una alternativa menos invasiva al reemplazo valvular aórtico quirúrgico (surgical aortic valve replacement - SAVR). Su indicación se ha extendido a lo largo de todo el espectro de riesgo quirúrgico, desde pacientes de alto y moderado riesgo, demostrando la no inferioridad en pacientes con bajo riesgo quirúrgico. No obstante, el SAVR continúa siendo la opción preferida en pacientes de bajo riesgo menores de 65 años, en presencia de anatomía valvular aórtica desfavorable o no adecuada para TAVI, y/o cuando se requiere una revascularización miocárdica multivaso concomitante(2-8).
Debido a que las bioprótesis están sujetas a degeneración progresiva con el paso del tiempo, el deterioro estructural de la válvula (SVD) representa la principal limitación para la durabilidad de las bioprótesis utilizadas tanto en TAVI como en SAVR. Sin embargo, otros mecanismos de disfunción valvular bioprotésica no estructural (NSVD), como el mismatch prótesis-paciente (PPM), la insuficiencia paravalvular, la trombosis valvular o la endocarditis, también pueden desencadenar un fallo valvular bioprotésico (BVF) y requerir una reintervención (véase Ilustración central).
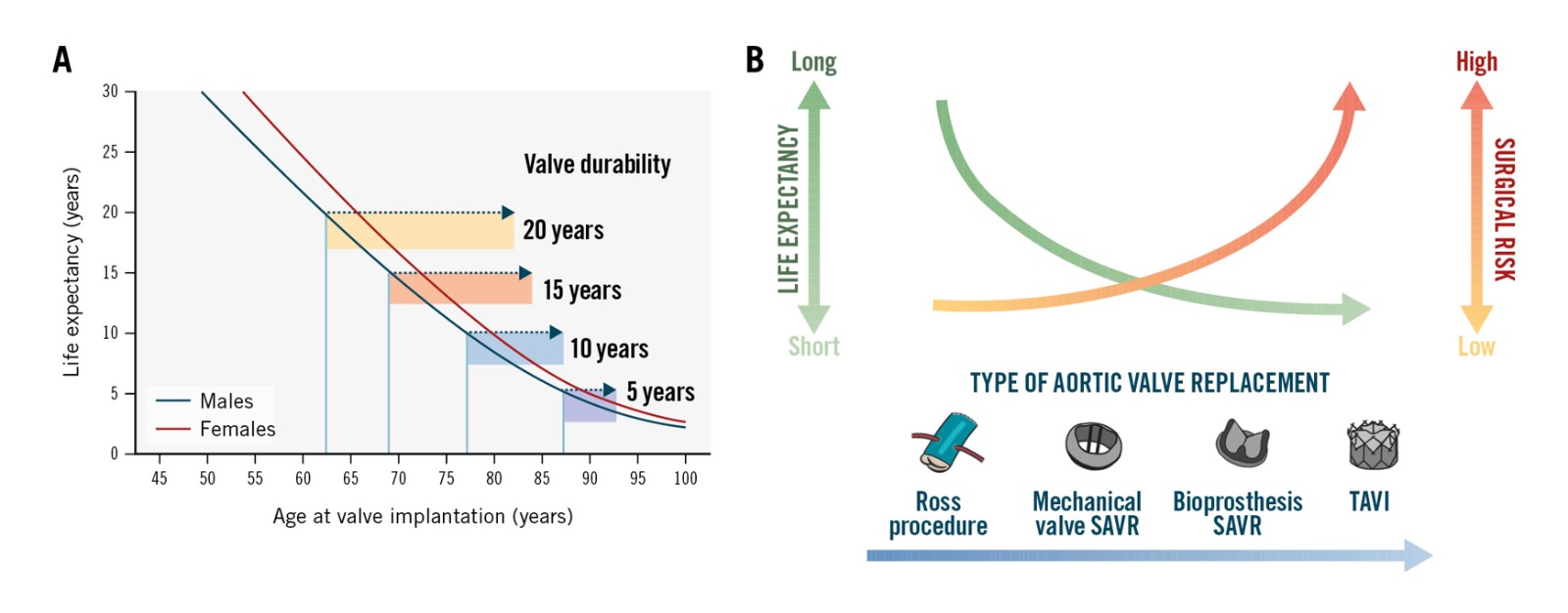
A medida que el TAVI se indica con mayor frecuencia en pacientes más jóvenes y con menor riesgo quirúrgico —es decir, con mayor esperanza de vida—, la durabilidad a largo plazo de las válvulas transcatéter se ha convertido en un objetivo clínico prioritario. Por este motivo, el momento oportuno del procedimiento, la elección entre TAVI y SAVR, y la selección del tipo de bioprótesis constituyen decisiones estratégicas fundamentales en el manejo individualizado del paciente (Tabla 1).
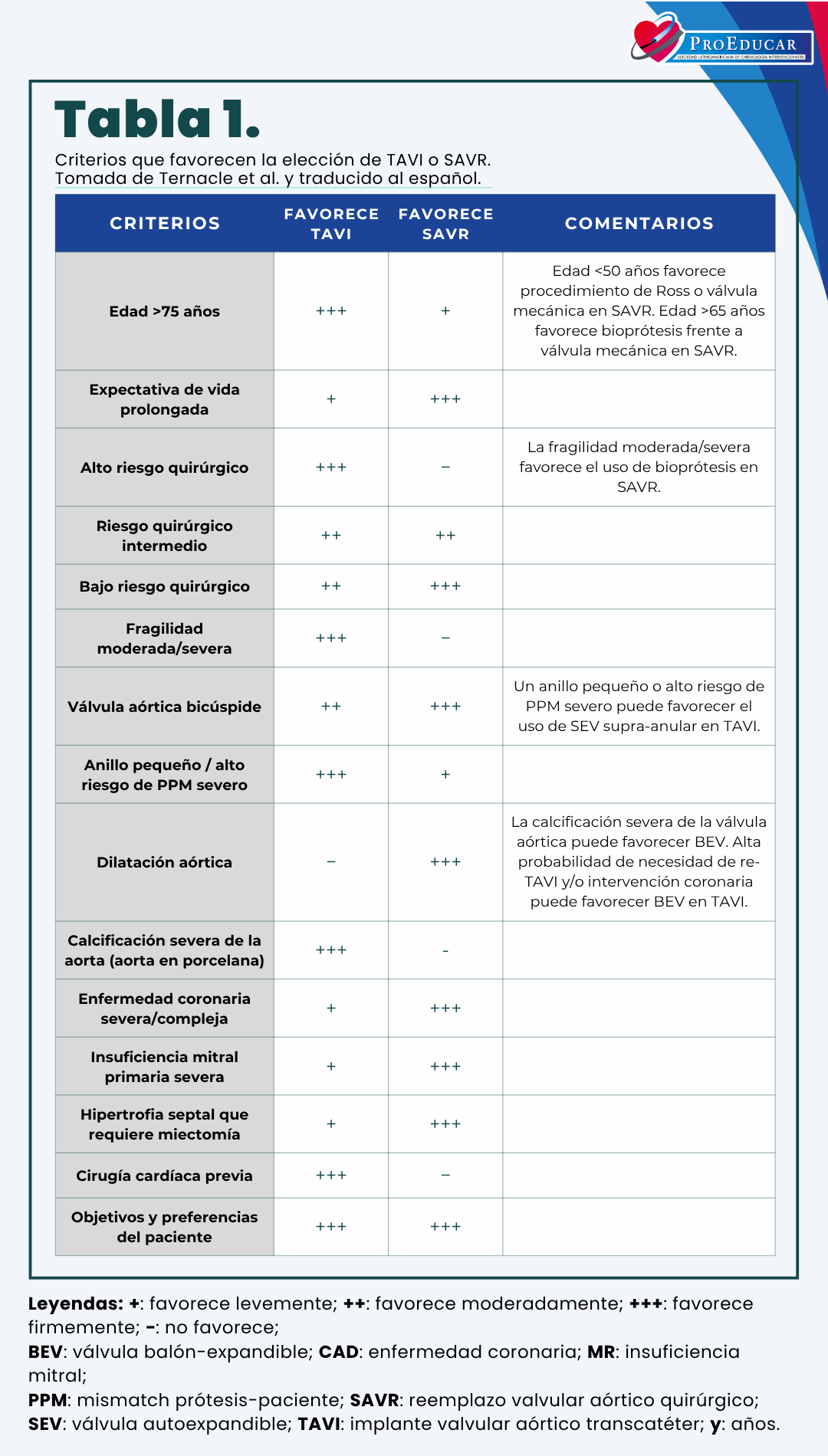
La durabilidad ideal de la bioprótesis debería, en efecto, alinearse con la expectativa de vida del paciente. (Figura 1)
Figura 1. Esquema del equilibrio entre la expectativa de vida del paciente, el riesgo quirúrgico y la durabilidad esperada de la prótesis en la elección entre TAVI y SAVR. (A) Esquema que representa la relación entre la expectativa de vida y la durabilidad de la válvula. Reproducido y adaptado de Bagur et al.(9) (B) Tipo de reemplazo valvular aórtico según la expectativa de vida y el riesgo quirúrgico. SAVR: reemplazo valvular aórtico quirúrgico; TAVI: implante valvular aórtico transcatéter.
Los primeros ensayos clínicos aleatorizados, como se comentarán en las siguientes secciones, se realizaron principalmente en poblaciones de pacientes con riesgo quirúrgico prohibitivo o alto, en quienes la durabilidad de la prótesis superaba, en la mayoría de los casos, la expectativa de vida del paciente. En consecuencia, los datos disponibles sobre la durabilidad a largo plazo (> 10 años) son limitados.
La decisión entre TAVI y SAVR como primer procedimiento de reemplazo valvular debe considerar múltiples factores clínicos relevantes, entre ellos: (i) el riesgo quirúrgico, siendo un riesgo alto o una fragilidad moderada/severa argumentos sólidos a favor de TAVI, independientemente de la edad; (ii) la presencia de una válvula aórtica bicúspide asociada a aortopatía, que favorece el abordaje quirúrgico; (iii) la coexistencia de enfermedad coronaria compleja o insuficiencia mitral primaria severa, que también apoyan la indicación de SAVR; y (iv) la existencia de un anillo aórtico pequeño con alto riesgo de mismatch severo, donde TAVI podría ofrecer ventajas técnicas.
El objetivo de este boletín es ofrecer una revisión integral del estado actual del conocimiento sobre la degeneración de las válvulas transcatéter, donde se abordan los mecanismos fisiopatológicos implicados, las definiciones y criterios diagnósticos de BVD, así como los conceptos actualizados sobre la durabilidad de las bioprótesis. Además, se analiza la evidencia científica disponible sobre la durabilidad de las válvulas balón-expansibles (BEV) y autoexpandibles (SEV), y se revisan las estrategias actuales para el manejo de la disfunción estructural valvular post-TAVI. Finalmente, se incluye la visión experta de médicos de reconocimiento internacional sobre los desafíos futuros en esta área.
Agradecemos especialmente la colaboración de los autores invitados: Dr. Guido Chiabrando, Dr. Julio Farjat Pasos y Dr. Attilio Galhardo, así como al experto internacional Dr. Josep Rodés-Cabau, por su generosa contribución y por compartir su vasta experiencia.
Esperamos que esta lectura resulte enriquecedora y de utilidad para la práctica clínica.
Bibliografía
- Cribier A, Eltchaninoff H, Bash A et al. Percutaneous transcatheter implantation of an aortic valve prosthesis for calcific aortic stenosis: first human case description. Circulation 2002;106:3006-3008.
- Mack MJ, Leon MB, Smith CR et al. 5-year outcomes of transcatheter aortic valve replacement or surgical aortic valve replacement for high surgical risk patients with aortic stenosis (PARTNER 1): a randomised controlled trial. Lancet 2015;385:2477-2484.
- Leon MB, Smith CR, Mack MJ et al. Transcatheter or surgical aortic-valve replacement in intermediate-risk patients. N Engl J Med 2016;374:1609-20.
- Adams DH, Popma JJ, Reardon MJ et al. Transcatheter aortic-valve replacement with a self-expanding prosthesis. N Engl J Med 2014;370:1790-1798.
- Popma JJ, Adams DH, Reardon MJ et al. Transcatheter aortic valve replacement using a self-expanding bioprosthesis in patients with severe aortic stenosis at extreme risk for surgery. J Am Coll Cardiol 2014;63:1972-1981.
- Kapadia SR, Leon MB, Makkar RR et al. 5-year outcomes of transcatheter aortic valve replacement compared with standard treatment for patients with inoperable aortic stenosis (PARTNER 1): a randomised controlled trial. Lancet 2015;385:2485-2491.
- Mack MJ, Leon MB, Thourani VH et al. Transcatheter aortic-valve replacement in low-risk patients at five years. N Engl J Med 2023;389:1949-1960.
- Forrest JK, Deeb GM, Yakubov SJ et al. 4-year outcomes of patients with aortic stenosis in the Evolut Low Risk trial. J Am Coll Cardiol 2023;82:2163-2165.
- Bagur R, Pibarot P, Otto CM. Importance of the valve durability-life expectancy ratio in selection of a prosthetic aortic valve. Heart 2017;103:1756-1759.


